Colombia atraviesa uno de los momentos más paradójicos en la historia reciente de su sistema de salud. Nunca antes se habían destinado tantos recursos públicos para su funcionamiento, y sin embargo, nunca antes había sido tan evidente la crisis de confianza ciudadana, las barreras de acceso y las tensiones estructurales en su sostenibilidad.
En el centro de este debate está la Unidad de Pago por Capitación (UPC), principal mecanismo de financiación del aseguramiento. Más que un dato técnico, la UPC define cuánto invierte el Estado por cada ciudadano y, en ese sentido, refleja decisiones políticas sobre el modelo de salud, sus actores y sus resultados.
En los últimos años, y especialmente desde 2022, la UPC y el gasto total en salud han crecido de manera significativa, alcanzando niveles históricos. Este hecho obliga a replantear la idea de que la crisis del sistema se explica principalmente por la falta de recursos. Si bien esta ha sido una variable relevante, el comportamiento reciente del financiamiento muestra que esta explicación resulta hoy insuficiente.
Surge entonces una pregunta central: si el sistema tiene más dinero que nunca, ¿por qué no mejora al mismo ritmo? Esta interrogante desplaza el debate desde la cantidad de recursos hacia su uso, gestión y resultados.
En este contexto, el presente análisis examina la evolución de la UPC en Colombia, compara su comportamiento en los gobiernos de Iván Duque y Gustavo Petro, y plantea que el principal desafío del sistema no es solo financiero, sino estructural: cómo se gestionan los recursos y qué resultados generan en la salud de la población.
2. Evolución del valor de la UPC.
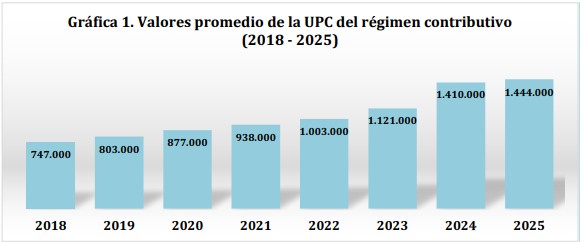
El análisis del comportamiento de la Unidad de Pago por Capitación (UPC) en los últimos años permite identificar una transformación significativa en la dinámica de financiación del sistema de salud colombiano. Más allá de su valor nominal, la trayectoria de la UPC revela cambios en la forma en que el Estado ha respondido —o ha intentado responder— a las presiones crecientes del sistema.
relativamente estable, con incrementos anuales que oscilan entre el 6,9% y el 9,2%. Este comportamiento sugiere una lógica de ajuste incremental, en la que el reconocimiento del riesgo en salud se actualiza de manera gradual, manteniendo cierta previsibilidad fiscal pero sin introducir cambios estructurales en el financiamiento del sistema.
Sin embargo, a partir de 2023 se evidencia un cambio de escala. El incremento del 11,7% en ese año marca una aceleración relevante, que se profundiza de manera contundente en 2024 con un aumento del 25,8%, el más alto registrado en la historia reciente de la UPC. Este salto no puede interpretarse como un simple ajuste técnico: constituye una señal clara de presión acumulada sobre el sistema y, al mismo tiempo.
Fuente: Elaboración propia con base en resoluciones anuales de fijación de la UPC del Ministerio de
Salud y Protección Social, en particular: Resoluciones de UPC 2018–2022 (ajustes anuales del régimen
contributivo); Resolución de UPC 2023; Resolución de UPC 2024; y Resolución de UPC 2025.
Este comportamiento plantea al menos tres lecturas críticas. En primer lugar, el incremento acelerado de la UPC sugiere que los valores reconocidos en años anteriores podrían haber sido insuficientes para cubrir adecuadamente el costo real de la atención, especialmente en un contexto marcado por el envejecimiento poblacional, el aumento de enfermedades crónicas y adquisición de medicamentos de alto costo.
Este comportamiento permite tres lecturas críticas. En primer lugar, sugiere que los valores previos de la UPC pudieron haber sido insuficientes frente al crecimiento de los costos en salud, asociados al envejecimiento, las enfermedades crónicas y los medicamentos de alto costo. En segunda instancia, confirma que un mayor valor de la UPC no garantiza por sí mismo mejoras en el sistema, ya que su impacto depende de la gestión de los recursos. Y finalmente, reconfigura el debate sobre la sostenibilidad: el problema no puede explicarse únicamente por falta de financiación, sino por cómo se utilizan esos recursos.
En este sentido, la evolución de la UPC no solo evidencia un crecimiento financiero, sino que pone en tensión los fundamentos del modelo de aseguramiento en salud.
3. Comparación por Gobiernos: Duque vs Petro.
El comportamiento de la UPC en los últimos años evidencia dos momentos diferenciados en la financiación del sistema de salud en Colombia.
Entre 2018 y 2022, durante el gobierno de Iván Duque, la UPC creció de $747.000 a $1.003.000 por afiliado, con un aumento acumulado cercano al 34% y una trayectoria estable, con incrementos anuales entre 6,9% y 9,2%. Este comportamiento refleja un esquema de ajuste gradual que permitió sostener el sistema, pero sin resolver sus tensiones estructurales.
A partir de 2022, con el gobierno de Gustavo Petro, se observa un cambio de escala. Entre 2022 y 2025, la UPC alcanza los $1.444.000, con un crecimiento cercano al 44% en apenas tres años. El incremento del 25,8% en 2024 marca el mayor aumento registrado, evidenciando una decisión de ampliar de forma significativa los recursos del sector.
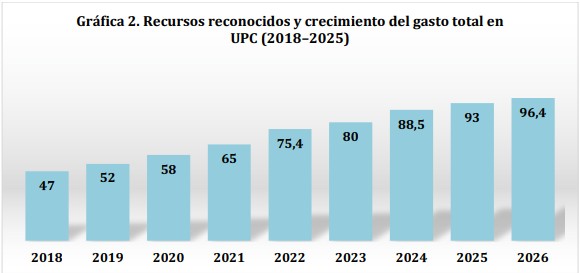
Sin embargo, el cambio más relevante no está en el valor por afiliado, sino en el volumen total de recursos. Como muestra la Gráfica 2, el gasto en salud vía UPC pasó de $47 billones en 2018 a $75,4 billones en 2022, manteniendo una senda progresiva. A partir de ese punto, el crecimiento continúa, pero medido en términos reales: entre 2022 y 2026 los recursos pasan de $75,4 a $96,4 billones, lo que representa un aumento de $21 billones y un crecimiento del
28% en precios constantes.
Fuente: Elaboración propia con base en información de la ADRES, Ministerio de Salud y Protección
Social, estimaciones presupuestales sector salud y Presupuesto General de la Nación.
Nota: Los valores de 2018 a 2022 corresponden a estimaciones en precios corrientes, mientras que los valores de 2022 a 2026 están expresados en precios constantes de 2025 según el Ministerio de Salud.
A partir de esta evidencia, se desprenden tres conclusiones centrales. Primero, el incremento reciente de la UPC y del gasto total no tiene precedentes cercanos, especialmente desde 2022. Segundo, este crecimiento desmonta la idea de que la crisis del sistema puede explicarse únicamente por falta de recursos. Y tercero, a pesar de este aumento, los problemas estructurales persisten, lo que indica que el problema no es solo de financiación, sino de gestión.
El gobierno Duque tuvo un crecimiento moderado con tensiones acumuladas; el gobierno Petro ha impulsado una expansión significativa de los recursos, pero enfrenta el desafío de traducir ese esfuerzo fiscal en resultados tangibles para la población.
No obstante, este crecimiento real —aunque relevante y en efecto histórico— plantea una tensión estructural que no puede ser ignorada: el aumento de recursos no se ha traducido de manera proporcional en mejoras en el desempeño del sistema de salud. Persisten problemas de acceso, oportunidad y calidad, así como tensiones financieras en aseguradores y prestadores.
Esto sugiere que el debate no puede centrarse exclusivamente en la financiación. En otras palabras, el sistema colombiano no enfrenta únicamente un problema de cuánto dinero tiene, sino de cómo lo utiliza, lo que refuerza la necesidad de avanzar hacia esquemas más transparentes, eficientes y orientados a resultados en salud.
4. Gobernanza y uso de los recursos.
El incremento sostenido —e incluso histórico— de los recursos destinados al sistema de salud en Colombia obliga a desplazar el foco del debate. Si el sistema cuenta hoy con más recursos que en cualquier otro momento reciente, la pregunta central ya no puede ser únicamente cuánto dinero recibe, sino cómo lo gestiona y con qué resultados.
En este contexto, la principal limitación del sistema es su gobernanza. Es decir, las reglas, incentivos y mecanismos de control que determinan cómo circulan los recursos y cómo se transforman —o no— en servicios de salud.
Una primera falla es la trazabilidad. Aunque existen mecanismos de giro, sigue siendo difícil seguir con claridad el recorrido del dinero desde la UPC hasta la atención efectiva. Esta opacidad limita el control y la rendición de cuentas.
En segundo lugar, la integración vertical entre aseguradores y prestadores genera conflictos de interés. Cuando un mismo actor controla varios eslabones de la cadena, los incentivos pueden orientarse a reducir costos más que a mejorar la calidad o la oportunidad del servicio.
A esto se suma la concentración de la oferta en algunos territorios, donde pocos actores dominan la red de servicios. Esto reduce la competencia, limita la elección real de los usuarios y debilita la eficiencia del sistema, incluso en un contexto de mayor financiación.
Un elemento crítico es la desconexión entre gasto y resultados. A pesar del aumento de recursos, persisten problemas de acceso, oportunidad y calidad. Esto evidencia que el sistema no está logrando traducir el financiamiento en mejores condiciones de atención.
Finalmente, aparece un problema de responsabilidad. En un sistema que moviliza más de $120 billones al año, no es claro quién responde por los resultados de la salud de la población.
En síntesis, el aumento de la UPC no es, por sí mismo, una solución. Sin cambios en la gobernanza, la transparencia y el control, los recursos adicionales corren el riesgo de financiero, es estructural: garantizar que cada peso invertido se traduzca en mejores.
5. Desempeño del aseguramiento y fallas en la gestión de los recursos de la salud.
En el sistema de salud colombiano, las EPS son el eje del aseguramiento: administran los recursos de la UPC y deben garantizar el acceso efectivo a los servicios. Son, en la práctica, el punto donde el financiamiento se convierte en atención.
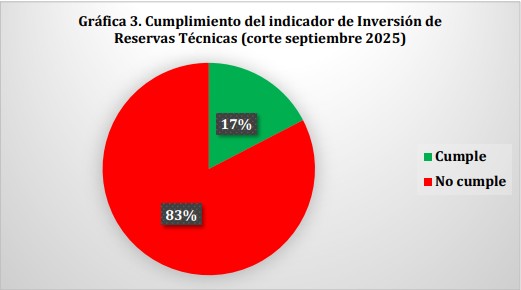
Sin embargo, la evidencia reciente muestra una brecha crítica entre los recursos disponibles y su gestión. De acuerdo con el informe de la Superintendencia Nacional de Salud (corte septiembre de 2025), solo 4 de 23 aseguradores cumplen con el indicador de reservas técnicas (Sura, Aliansalud, Salud Mia y Familiar de Colombia). Es decir, apenas el 17%, mientras que el 83% no cuenta con el respaldo financiero requerido para cubrir sus obligaciones futuras.
Fuente: Elaboración propia con base en el Informe de la Superintendencia Nacional de Salud (corte
septiembre 2025).
Las implicaciones son profundas. En primer lugar, se incrementa el riesgo financiero del sistema, ya que las EPS no cuentan con respaldo suficiente ante eventos de alto costo. En segundo lugar, se trasladan presiones a los prestadores —clínicas y hospitales— que terminan asumiendo el riesgo no cubierto. Y en tercer lugar, aumenta la probabilidad de intervención estatal, lo que evidencia fallas estructurales en el modelo.
En este contexto, el debate sobre el sistema de salud no puede centrarse únicamente en el nivel de financiación. La evidencia muestra que el problema no es solo cuánto dinero reciben las EPS, sino qué hacen con él. El incumplimiento masivo de las reservas técnicas sugiere que no se está garantizando un uso eficiente, sostenible y transparente de los recursos.
En síntesis, las EPS siguen siendo el actor central del sistema, pero también uno de sus principales puntos de fragilidad. El aumento de la UPC ha ampliado los recursos disponibles, pero no ha resuelto las debilidades en su gestión. Por ello, cualquier discusión sobre la sostenibilidad del sistema debe necesariamente abordar el desempeño real del aseguramiento y la capacidad de las EPS para cumplir con las condiciones mínimas que exige la regulación.
6. Rol del Congreso de la República.
En medio de un sistema de salud que hoy moviliza más de $120 billones anuales y enfrenta tensiones estructurales evidentes, el papel del Congreso de la República de Colombia resulta no solo relevante, sino determinante. Sin embargo, el balance reciente deja más preguntas que respuestas.
En los últimos años, la reforma al sistema no ha logrado avanzar de manera efectiva. Más allá de las diferencias políticas, lo preocupante no es solo que no se haya aprobado, sino que no se ha dado una discusión profunda, sostenida y técnicamente robusta sobre el futuro del sistema.
El resultado ha sido una combinación de bloqueos, archivos y falta de mayorías que, en la práctica, refleja la incapacidad del sistema político para procesar una reforma en uno de los sectores más críticos del Estado.
Esta situación es especialmente grave si se contrasta con el crecimiento de los recursos. Mientras el financiamiento del sistema ha aumentado de forma histórica, el país no ha logrado acordar cómo deben gestionarse estos recursos ni qué modelo garantiza mejores resultados en salud.
En este contexto, la actuación del Congreso puede interpretarse como una forma de evasión política. La ausencia de decisiones estructurales mantiene el sistema en un estado de inercia, donde los problemas persisten y la responsabilidad se diluye entre actores.
Esto tiene un efecto directo sobre la ciudadanía. Mientras los usuarios enfrentan barreras de acceso y fallas en la atención, el sistema político no logra traducir esas tensiones en reformas concretas. La desconexión entre la experiencia del usuario y la respuesta institucional se profundiza.
En síntesis, el problema no es solo que no haya reforma, sino que no ha habido un debate serio sobre el sistema de salud que el país necesita. En un contexto de mayor disponibilidad de recursos, esta omisión resulta aún más crítica.
El Congreso enfrenta una responsabilidad ineludible: liderar esa discusión. No hacerlo no solo retrasa las soluciones, sino que contribuye a sostener las condiciones que han limitado históricamente el desempeño del sistema.
7. Conclusiones.
El análisis de la evolución de la UPC en Colombia permite una conclusión clara: el sistema de salud ha experimentado un incremento significativo —e incluso histórico— en los recursos destinados a su funcionamiento, especialmente en los últimos años.
Sin embargo, este aumento cambia el punto de partida del debate. La crisis del sistema ya no puede explicarse únicamente por falta de recursos. La evidencia muestra que el problema es más profundo y está relacionado con la forma en que estos se gestionan y se traducen —o no— en resultados efectivos para la población.
La comparación entre los gobiernos de Iván Duque y Gustavo Petro refuerza esta idea. Mientras el primero mantuvo un crecimiento moderado, el segundo impulsó una expansión más acelerada. No obstante, aún persisten problemas estructurales, lo que confirma que el aumento de la UPC, por sí solo, no es suficiente para transformar el sistema.
El hallazgo más crítico emerge al analizar el desempeño del aseguramiento. La Superintendencia Nacional de Salud muestra que solo el 17% de las EPS cumple con el indicador de reservas técnicas, mientras que el 83% no garantiza el respaldo financiero requerido para cubrir sus obligaciones futuras. Esto evidencia una falla estructural en el uso
eficiente de los recursos y pone en duda la sostenibilidad del modelo de aseguramiento.
En este contexto, el debate debe cambiar de enfoque. Más que cuánto dinero se asigna, la discusión debe centrarse en cómo se administra: qué incentivos determinan su uso, cómo se garantiza su trazabilidad y quién responde por los resultados. La desconexión entre financiamiento y desempeño del aseguramiento muestra que el problema del sistema es, fundamentalmente, de gobernanza y eficiencia.
Esto remite a un desafío institucional más amplio. Sin mayor control, transparencia y responsabilidad en el uso de los recursos, el incremento del gasto corre el riesgo de reproducir las mismas ineficiencias que han limitado históricamente el desempeño del sistema.
En este punto, el papel del Congreso de la República de Colombia es determinante. La ausencia de una discusión estructural sobre el modelo de salud no solo retrasa las soluciones, sino que perpetúa las condiciones que han generado la crisis actual.
En síntesis, Colombia no enfrenta únicamente un problema de financiación en salud. Enfrenta un problema estructural en la gestión del aseguramiento y en la capacidad de los actores para utilizar de manera eficiente los recursos disponibles. Mientras esta dimensión no sea abordada de fondo, el riesgo es claro: seguir aumentando el gasto sin garantizar mejores resultados en salud.
Alex Ordoñez Argote, Investigador Social y analista de políticas públicas en salud.
Foto tomada de: Creada con Chatgpt
Deja un comentario