La encuesta fue respondido por 939 profesionales de la salud, de los cuales, 797 fueron médicos, dentro de los que se encuentran, especialistas que están en la primera línea de atención de la pandemia, como intensivistas, anestesiólogos, médicos de los servicios de urgencias, que realizan atenciones en instituciones de salud de los tres niveles de complejidad, en 119 municipios y 27 de -partamentos de los 32 del territorio nacional. Entre los resultados cuantitativos se debe resaltar que los encuestados califican con un promedio de 2,38 de 1 a 5, la dotación hospitalaria para la atención de la pandemia, más del 70% de los encuestados consideran que esta dotación es mala o pésima. El 45% consideran que el protocolo para la atención del COVID19 no está bien estructurado en su institución de salud. En cuanto a la disponibilidad de elementos de protección personal como máscaras, trajes de protección, escudo facial y gafas, más del 80% reportan que no disponen de estos elementos.
Gráfico 5. Disponibilidad de elementos de protección personal
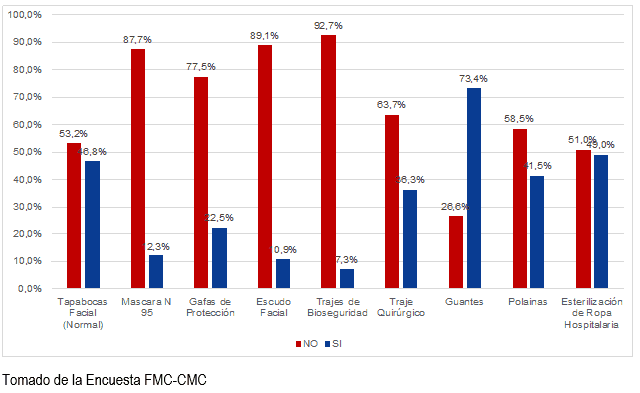
Según especialidades médicas, las máscaras N95 no se encuentran a disposición de los galenos en un alto porcentaje (87.2%) en las especialidades de choque o de primera línea para la atención de casos de SARS-COVID-2.
Los hallazgos cualitativos resultan preocupantes en tanto se evidenció que los profesionales de la salud están siendo sujetos de despidos y cambio de condiciones del contrato laboral, en detrimento de sus ingresos, debido a que se han disminuido las actividades de consulta externa y de cirugía electiva por las medidas de confinamiento. Esto sumado a que a los profesionales se les adeuda hasta más de 6 meses de honorarios y salarios.
Se presentaron dos hallazgos preocupantes, una manifestación en la cual se expresa que la UCI de su hospital se encuentra tercerizada, y que se ha expresado que no se pondrá a disposición para la atención de los pacientes con COVID-19. Y una, relativa al constreñimiento de la autonomía de los médicos para hacer búsqueda activa de casos y definir a quienes debe realizarse prueba para confirmar COVID19.
“…Dirección científica constriñe el acto médico, se presenta acoso laboral y no se permite sospecha y búsqueda activa de casos (solo los que ellos consideren y autoricen) y si se envían artículos que contradigan los pobres y básicos protocolos institucionales amenazan con despido” Encuesta 479.
“…Denuncio que en mi lugar de trabajo la dirección médica está coaccionando a la comunidad médica para que solo atiendan a la información oficial. Están estigmatizando a los colegas que queremos debatir y socializar información científica (ya fuese internacional o Nacional) para prepararnos y ser más asertivos en nuestro ejercicio profesional para enfrentar la Pandemia. Nos compara con terroristas al promover el debate sobre la atención de casos extraordinarios y llamar la atención a los colegas sobre la aplicación del protocolo de IRA de una forma más intensiva (basados en la recomendación de la OMS en sus documentos técnicos) argumentando que generamos zozobra y temor entre los colegas por llamar a esa crítica constructiva.
(…)Junto a la estigmatización está restringiendo el diálogo bidireccional y no deja espacio para que colectivamente se analicen y se haga una reflexión crítica a las medidas grupales que podemos tomar para protegernos y proteger a los pacientes con clínica de cuadros respiratorios inusuales” Encuesta 487
Tomado de Encuesta FMC-CMC
Las dos situaciones anteriores resultan preocupantes, en tanto el médico constituye la principal fuente primaria sobre la cual se derivan los datos de los sistemas de información de vigilancia epidemiológica, con los cuales se toman las decisiones de política pública durante la cuarentena, si estos constreñimientos se están presentando de manera regular en todo el sistema de salud, esto supone que existen dudas sobre la veracidad y oportunidad de los reportes oficiales en torno al comportamiento del contagio, hospitalizaciones y mortalidad.
En el caso de la disponibilidad de las UCIs, se ha expresado en diversas oportunidades, la necesidad de que la preparación para el pico de la pandemia, implica que la autoridad sanitaria en cabeza del Ministerio de Salud y Protección Social asuma el control funcional de la prestación de servicios públicas y privadas, de tal manera que pueda disponer de las Camas de UCIS que existen en el país, y hacer una proyección realista de la ampliación de las mismas.
En ese sentido, el informe termina señalando un conjunto de propuestas que es necesario y urgente implementar para hacer frente a la pandemia, la primera es la compra centralizada de los insumos de bioseguridad EPP, lo que supone la intervención de los recursos de las ARL, y disposición de recursos del fondo FOME creado por el Decreto 444 de 2020, para poder contratar con la industria nacional, la producción de los mismos y hacer distribución inmediata entre clínicas y hospitales. De la misma manera, se requieren recursos adicionales para el sector salud, destinados para la dotación hospitalaria para la atención de COVID19, y la contratación del personal de salud adicional. De las deudas que se tienen pendientes con clínicas y hospitales, debe hacerse giro directo a estas entidades, sin que los recursos pasen por las EPS, con priorización de estos recursos para el pago atrasado de salarios y honorarios de trabajadores de la salud, que alcanzan hasta diez meses sin percibir ingresos.
El Gobierno Nacional está en mora de presentarle al país un plan estratégico de salud, detallado, preciso, con cifras concretas para asumir la atención de la pandemia, este debe contener una línea de base cual es la disponibilidad de recurso humano, y de camas en todo el territorio, cual es el requerimiento específico de este personal para atender la pandemia. Este plan aún se desconoce, el que ha publicado el Ministerio de Salud y Protección social es demasiado genérico, no tiene cifras precisas, y deja a decisión de las EPS y prestadores de servicios de salud, la decisión de contratación de personal adicional y ampliación de UCIS, sin que se vislumbre ningún control y rectoría por parte del ministerio. Este plan no es claro en señalar cuales son los recursos financieros que se inyectarán al sistema, y con qué criterios se hará la distribución de los mismos, a estas alturas, es una propuesta muy gaseosa.
Los expertos en salud pública del mundo han señalado que para enfrentar la pandemia se requiere un comando unificado, esto supondría en Colombia que en el marco de la emergencia social, económica y ecológica, el Ministerio de Salud asumiera la rectoría de todo el sistema de salud público y privado, con descentralización en las secretarías departamentales de salud y de las ciudades capitales, que permita hacer una efectiva planeación, y poder hacer seguimiento de la ejecución de los recursos. En este sentido, es muy difícil hacer una gestión de salud pública de la pandemia, en medio de la fragmentación de 48 EPS, 41 mil prestadores de servicios de salud privados y 900 hospitales públicos, sin que exista una rectoría sanitaria que organice y tenga control funcional de los servicios que se necesitan para la atención. Por lo pronto el Ministerio de salud se ha posicionado como ente coordinador entre diversos actores, que emite lineamientos técnicos, posicionamiento que a todas luces ha sido insuficiente y que se refleja en una crisis permanente del sistema de salud, y que muestra muchas limitaciones para enfrentar la actual coyuntura.
Carolina Corcho Mejía, médica psiquiatra. Presidenta Corporación Latinoamericana Sur, Vicepresidenta Federación Médica Colombiana.
Foto tomada de: Elespectador.com
Deja un comentario